Causes de l’absence dentaire [3, 4]
Il existe plusieurs explications à l’absence d’une ou plusieurs dents sur l’arcade :
- l’agénésie ;
- l’expulsion ;
- les extractions dentaires pilotées, pour raison orthodontiques (même si le débat est ouvert) [5] ;
- les extractions dentaires pour raison traumatique, carieuse, infectieuse ou parodontale.
Ce manque a des répercussions générales, sur les autres dents des deux arcades, sur les tissus mous environnants et sur l’articulation.
Conséquences
Conséquences générales [6-8]
La première conséquence est esthétique, en fonction de la position de la dent dans la ligne du sourire, la seconde est fonctionnelle, avec une diminution du coefficient masticatoire.
La perte ou l’absence de dents affecte aussi la qualité de vie et l’estime de soi des patients (cela augmente avec le nombre de dents concernées).
Conséquences dentaires intra-arcade [8]
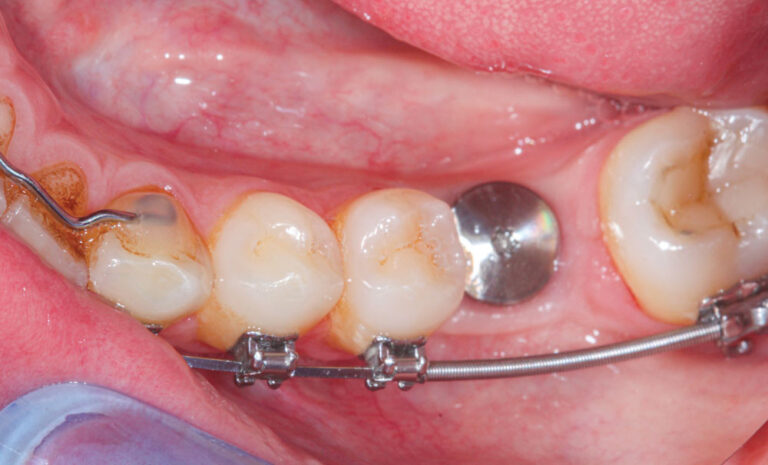
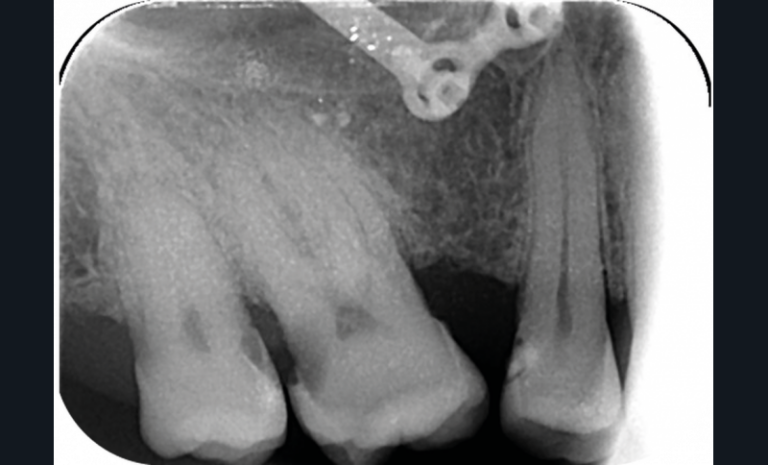
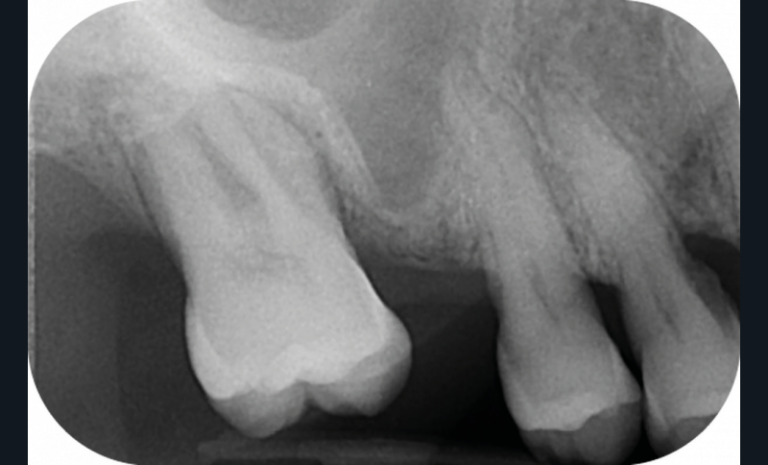
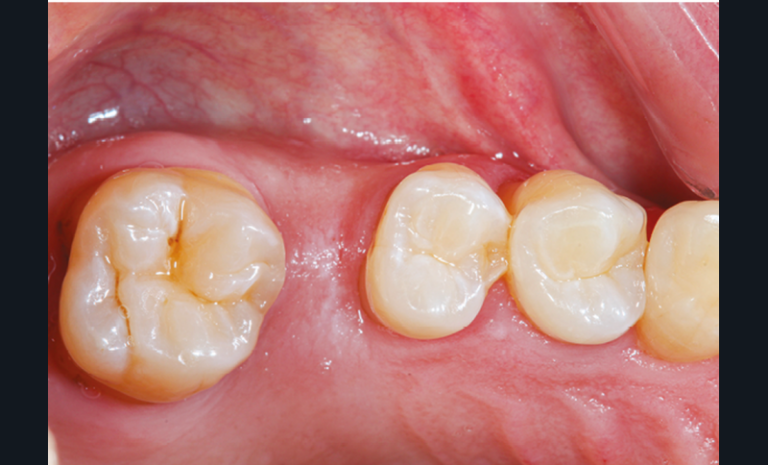
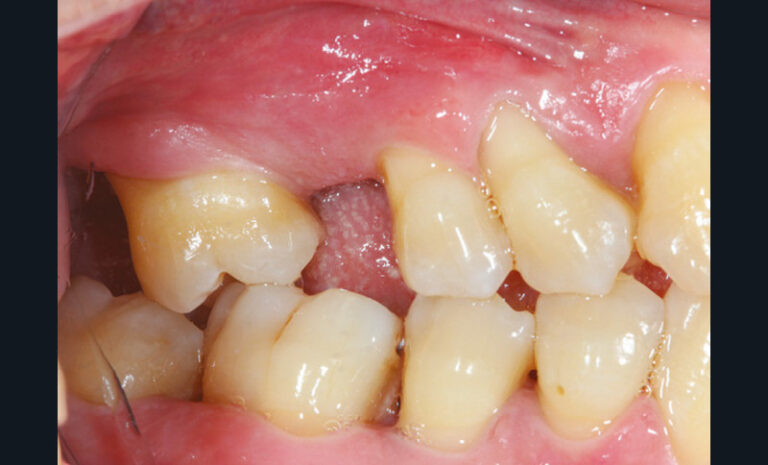
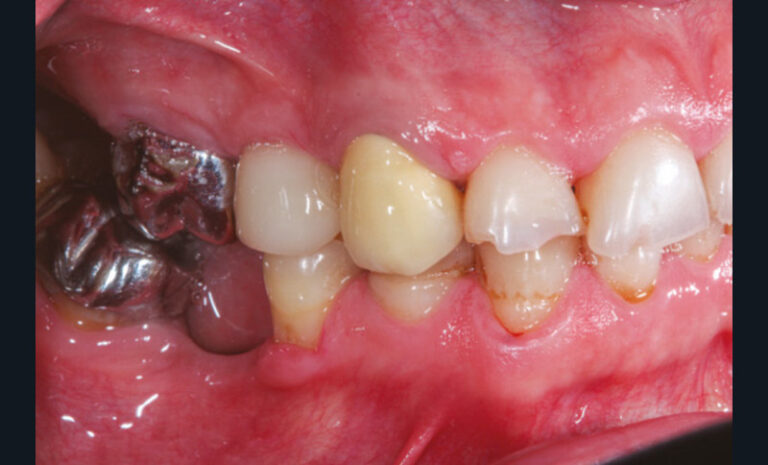
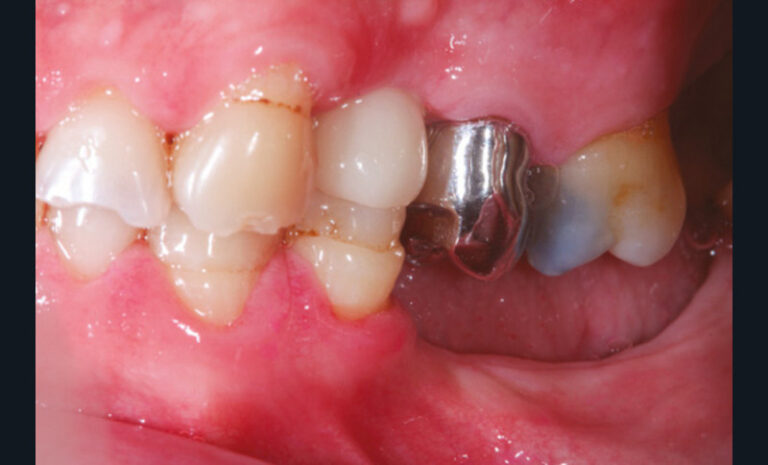
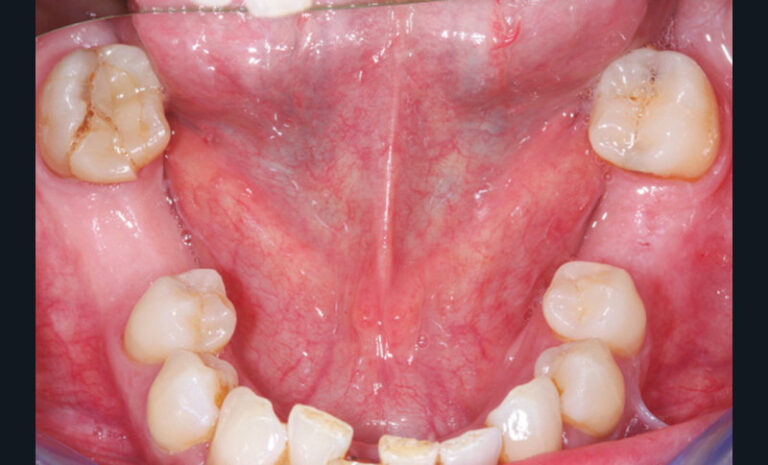
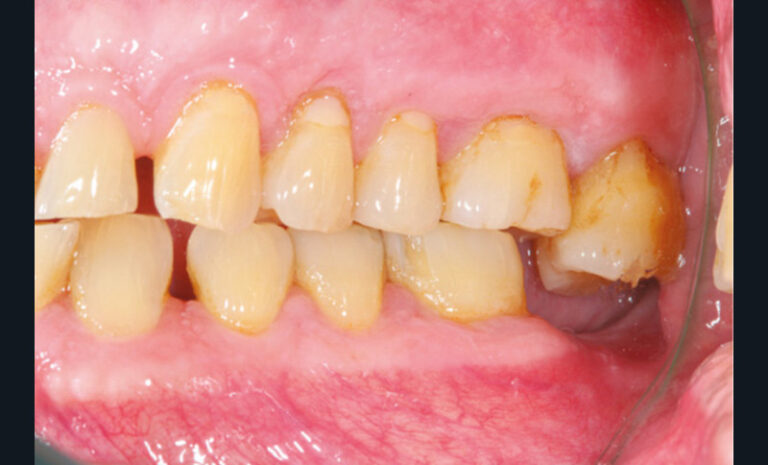
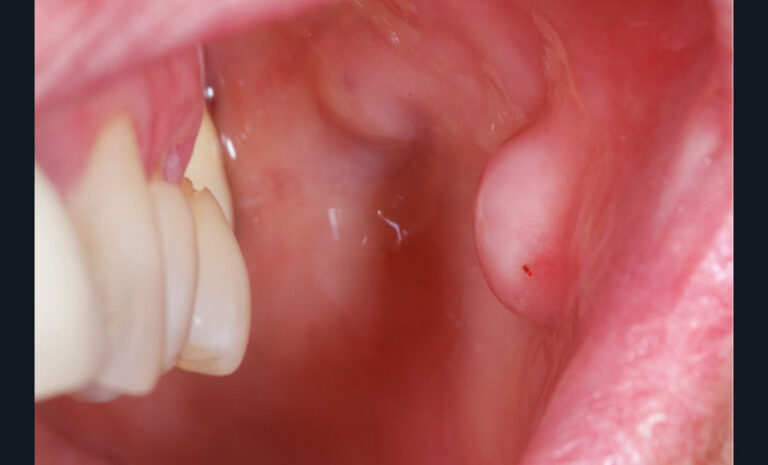
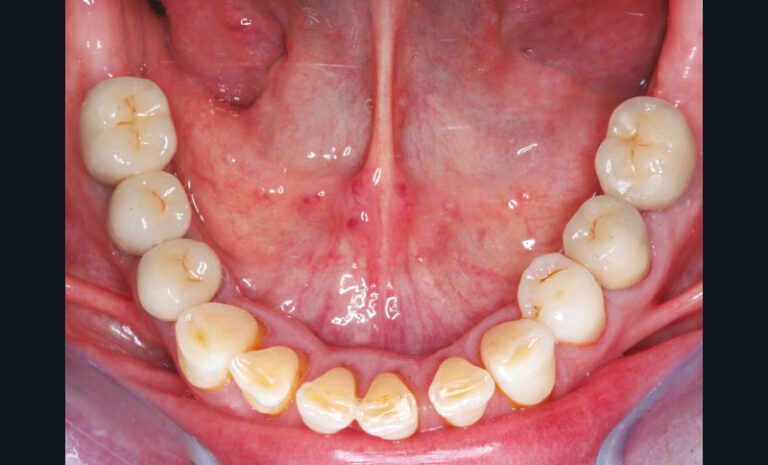
La perte d’une ou plusieurs dents entraîne la perte des points de contact, responsables de la stabilité et de la continuité de l’arcade. Par conséquent, une avulsion a pour première conséquence la migration ou la version d’une ou plusieurs dents distales (fig. 1 et 2). Cela est vrai en antérieur comme en postérieur.
L’âge de survenue de l’extraction semble avoir une importance sur l’apparition des migrations et des versions : si l’édentement intervient après 26 ans, les conséquences sont moins fréquentes [9].
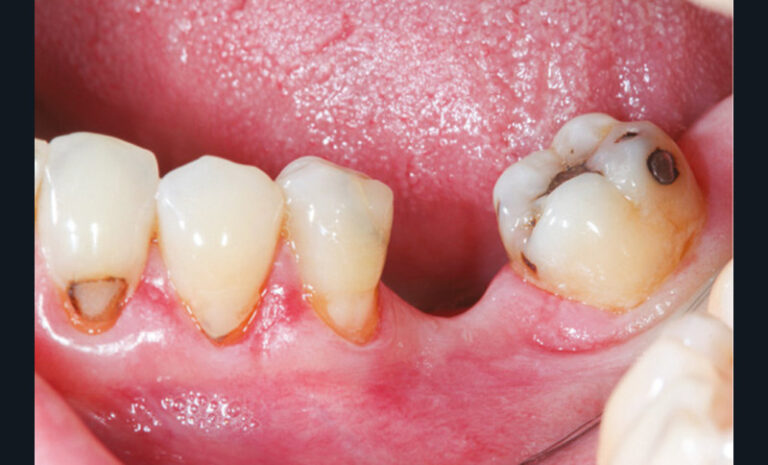
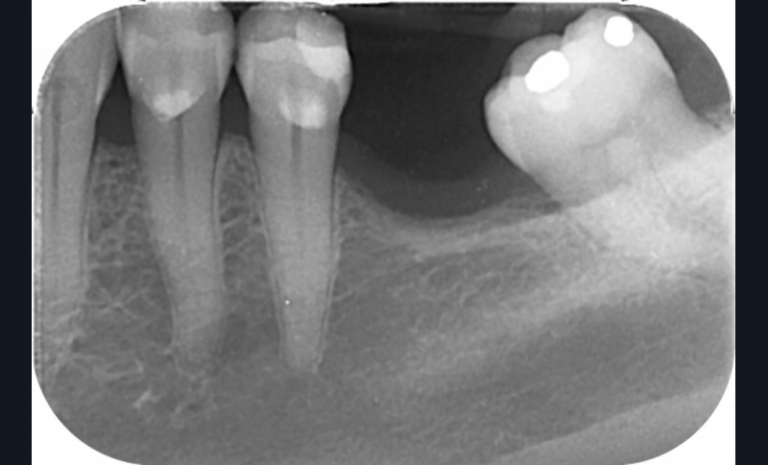
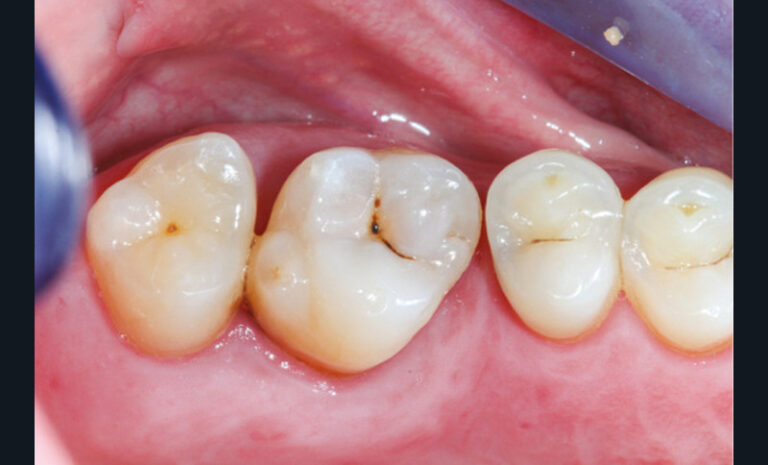
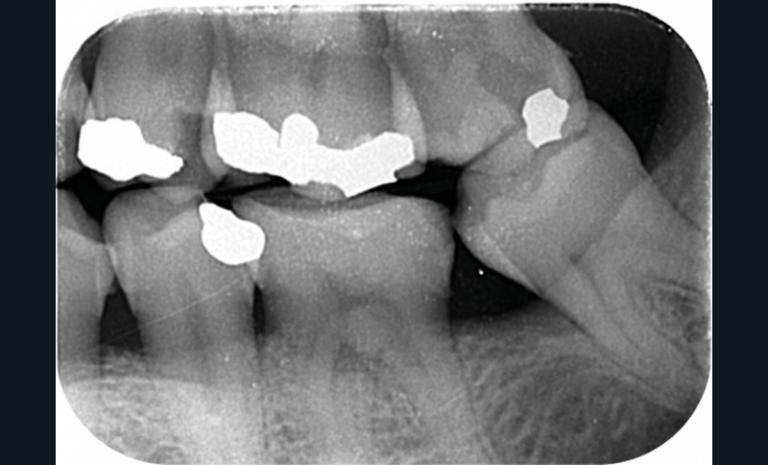
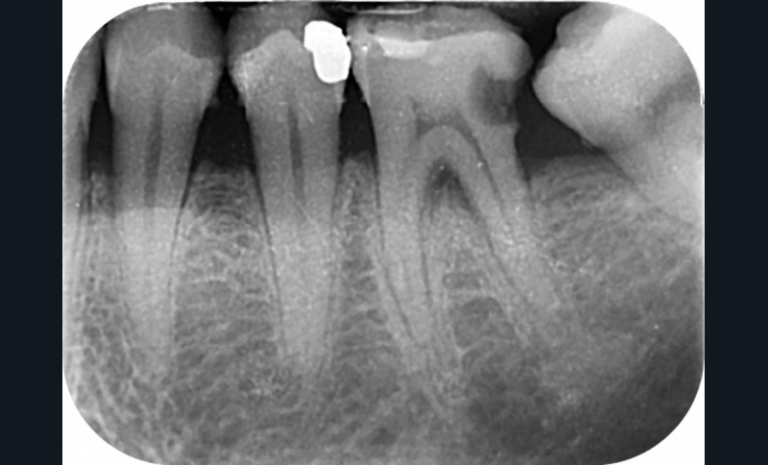
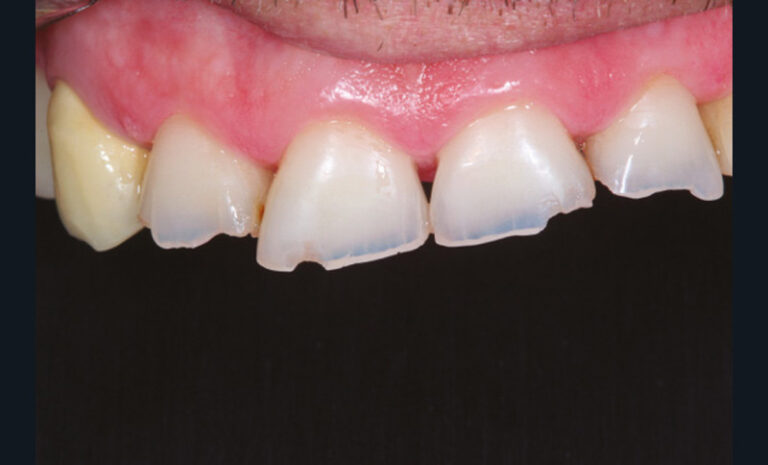
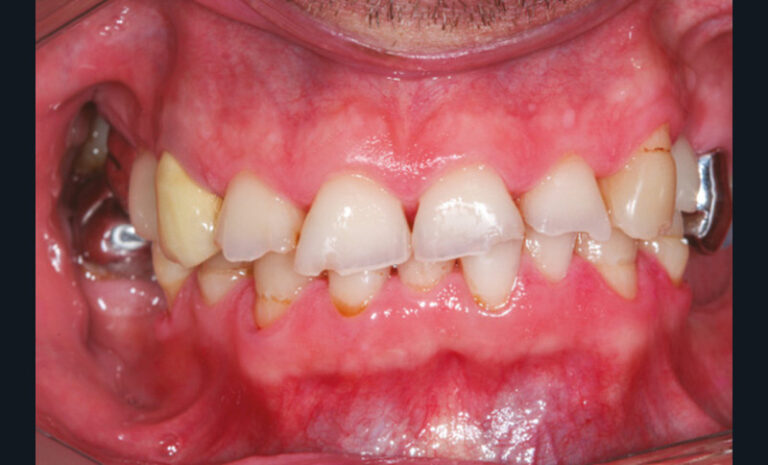
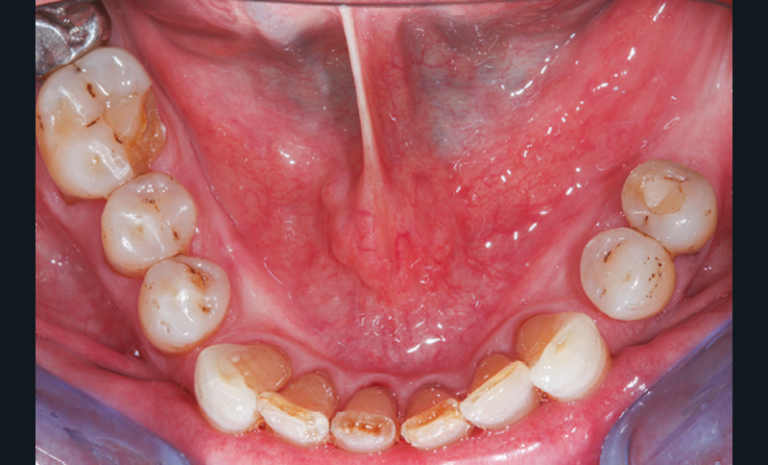
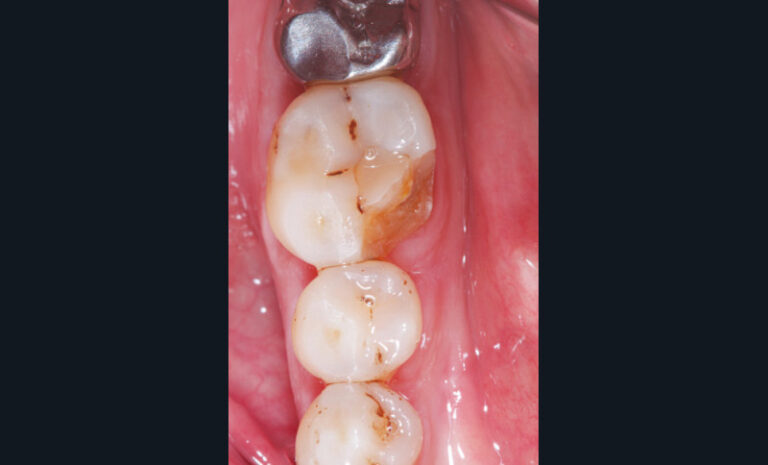
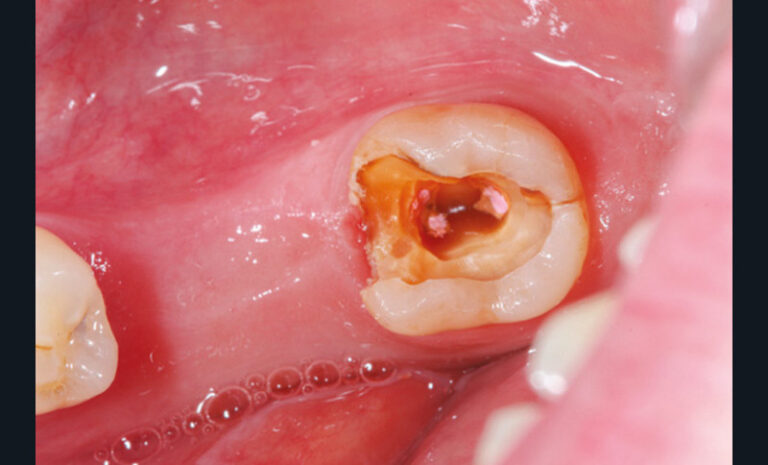
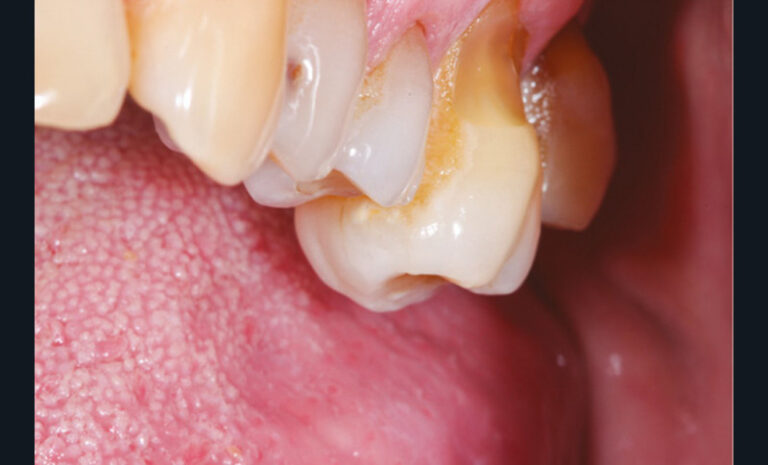
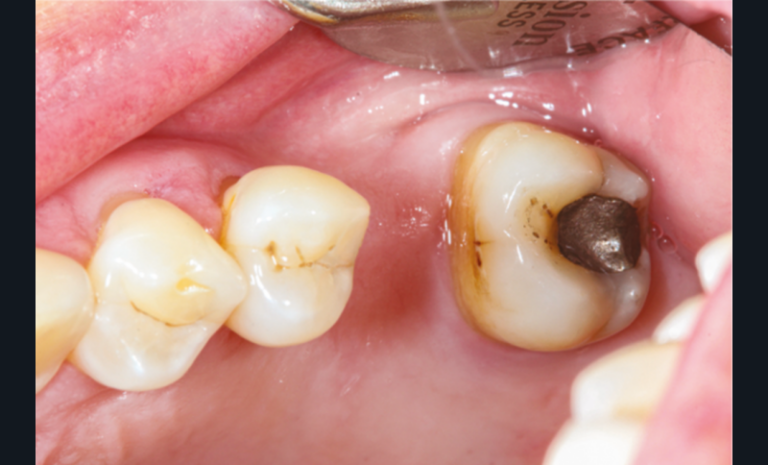
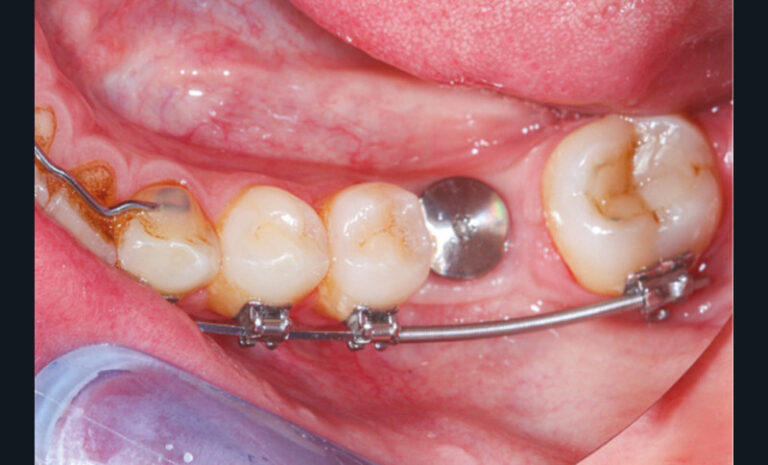
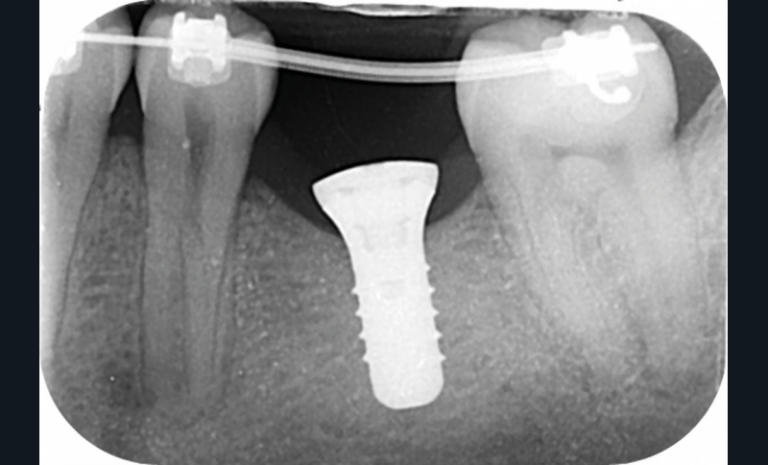
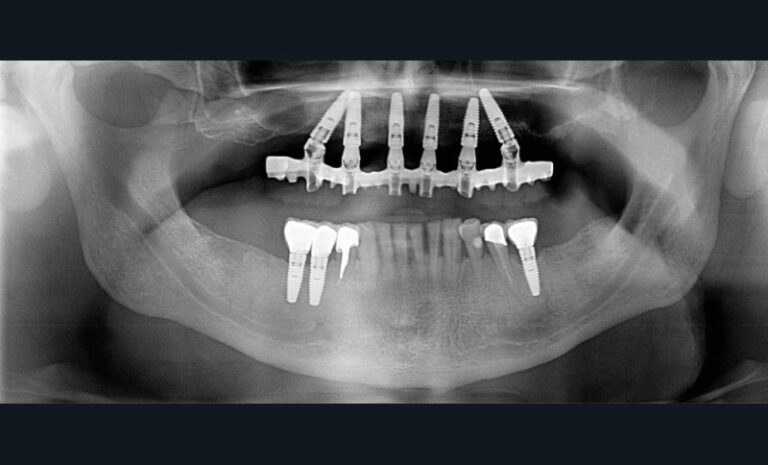
Cette version, quand elle se produit, modifie les espaces interdentaires et complique l’hygiène proximale des patients. Des caries peuvent alors se développer en interproximal sans que cela soit forcément visible à l’examen visuel (fig. 3 et 4). Les radios de type bite-wing (rétro-coronaires) prennent alors tout leur sens (fig. 5 et 6).

![[IDW] Pop_up site (6) [IDW] Pop_up site (6)](https://www.idwebformation.fr/wp-content/uploads/sites/2/elementor/thumbs/IDW-Pop_up-site-6-r7g6k0lwwqaa9sgvj11al249wo7yokzofbzm2qc8lk.png)